長期追蹤止鼾牙套和連續性正壓呼吸器治療成效
睡眠技師 林姵妤
阻塞性睡眠呼吸中止症(Obstructive Sleep Apnea, OSA)是一種廣泛存在且嚴重的睡眠障礙,其特點是在睡眠期間上呼吸道反覆阻塞,導致呼吸暫停並造成血氧飽和度降低和睡眠中斷,這種情況不僅會產生白天過度嗜睡、也降低睡眠質量和認知功能受損。由於這些症狀,患者常常難以保持專注和警覺,進而影響工作效率和生活質量,還可能引發高血壓、心臟病、糖尿病和中風等一系列健康問題。其病因涉及多種因素,包括上呼吸道解剖結構異常、肥胖、年齡增長、吸煙和酗酒等,診斷通常需要進行多項睡眠生理檢查(Polysomnography, PSG),醫師再根據檢查數據,制定相應的治療計劃,長期管理和監測對於患者至關重要,可以有效控制症狀,降低併發症風險和提高生活質量。 連續性正壓呼吸器(Continuous Positive Airway Pressure, CPAP)和下頜前移裝置(Mandibular Advancement Device, MAD)是治療睡眠呼吸中止症的兩種主要方法。連續性正壓呼吸器(圖一)已被認為是最有效的治療方法,在睡眠期間患者的鼻子或口鼻處佩戴面罩,呼吸器設備的氣泵連接到面罩,持續提供呼吸道正壓,以防止上呼吸道塌陷,從而保持呼吸道通暢。下頜前移裝置(圖二)則是一種口腔裝置,也稱為止鼾牙套,依美國睡眠醫學會建議指南,適用於輕度至中度眠呼吸中止症的患者,如今在治療中發揮重要作用,在睡眠期間通過配戴牙套,利用牙套將下顎位置往前移動,經由相連組織的牽引,帶動軟腭及咽喉壁的肌肉,並將上呼吸道打開,使阻塞的呼吸道得以暢通,也將舌根往前移位強化治療的效果。
連續性正壓呼吸器(Continuous Positive Airway Pressure, CPAP)和下頜前移裝置(Mandibular Advancement Device, MAD)是治療睡眠呼吸中止症的兩種主要方法。連續性正壓呼吸器(圖一)已被認為是最有效的治療方法,在睡眠期間患者的鼻子或口鼻處佩戴面罩,呼吸器設備的氣泵連接到面罩,持續提供呼吸道正壓,以防止上呼吸道塌陷,從而保持呼吸道通暢。下頜前移裝置(圖二)則是一種口腔裝置,也稱為止鼾牙套,依美國睡眠醫學會建議指南,適用於輕度至中度眠呼吸中止症的患者,如今在治療中發揮重要作用,在睡眠期間通過配戴牙套,利用牙套將下顎位置往前移動,經由相連組織的牽引,帶動軟腭及咽喉壁的肌肉,並將上呼吸道打開,使阻塞的呼吸道得以暢通,也將舌根往前移位強化治療的效果。
選擇合適的睡眠呼吸中止症治療方式,主要取決於疾病的嚴重程度與症狀,以及解剖學特徵和健康狀況。在選擇治療裝置時,輕度至中度睡眠呼吸中止症患者經常選擇使用止鼾牙套,而在中度至重度患者則選擇配戴連續性正壓呼吸器,而連續性正壓呼吸器通常能更有效降低睡眠呼吸中止指數(Apnea Hypopnea Index, AHI),但會因患者的接受度降低配戴依從性,此時止鼾牙套便是一種絕佳的非侵入性替代方案。
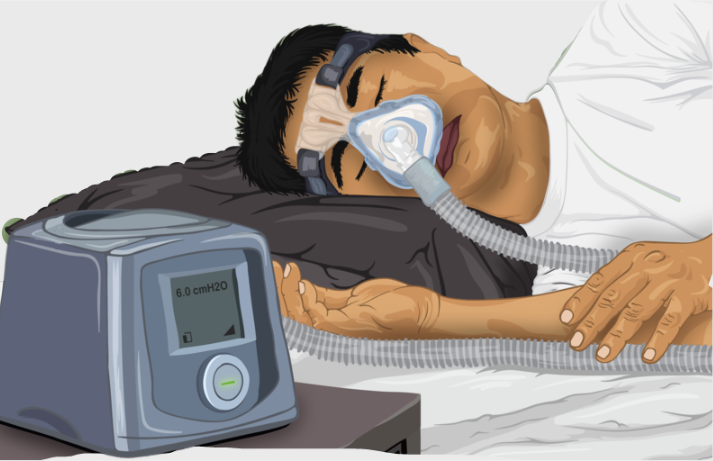 圖一、連續性正壓呼吸器
圖一、連續性正壓呼吸器
圖二、下頜前移裝置
目前已有許多止鼾牙套和連續性正壓呼吸器治療睡眠呼吸中止症的隨機對照試驗,可是往往只有的短期療效研究,患者在長期的治療結果和發展尚不明確。日前一項止鼾牙套和連續性正壓呼吸器的長期追蹤研究,受訪者接受連續性正壓呼吸器或止鼾牙套治療,並在三個月、一年、兩年和十年追蹤基本生理狀況、多導睡眠圖記錄和自我報告數據評估。這項縱向追蹤研究,最初納入103名睡眠呼吸中止症受訪者,最終完成十年追蹤的僅有31名受訪者。這項研究結果顯示,十年期間追蹤配戴止鼾牙套和使用連續性正壓呼吸器治療中的受訪者,在三個月、一年、兩年和十年時仍保持良好的治療結果(圖三),且這兩種治療方法在主觀自我報告問卷和客觀數據均產生積極的治療結果,在睡眠呼吸中止指數、血氧飽和濃度、快速動眼睡眠百分比,以及自我報告問券中產生正面影響和出現顯著改善。此外,雖然發現這兩種長期治療效果和患者滿意度之間有存在差異,止鼾牙套在改善患者主觀感受和生活品質方面表現較好,而連續性正壓呼吸器在降低睡眠呼吸中止指數方面更為有效,儘管如此,配戴止鼾牙套和使用連續性正壓呼吸器都是長期治療睡眠呼吸中止症的適當方法之一。
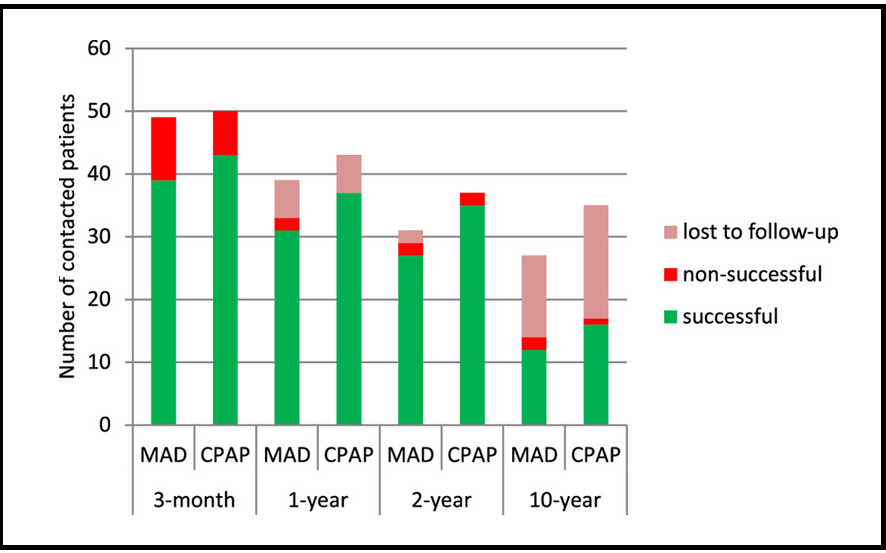 圖三、10年MAD、CPAP治療效果
圖三、10年MAD、CPAP治療效果
值得注意的是研究也發現,對配戴止鼾牙套和使用連續性正壓呼吸器治療的受訪者,進行睡眠呼吸中止指數的追蹤,結果顯示指數嚴重度有增加,但睡眠呼吸中止指數加重可能是由於生活方式、健康狀況,或隨著年齡的增長上呼吸道擴張肌強度下降,咽部閉合壓力和上呼吸道阻力增加導致。此外,肥胖會造成頭部和頸部區域的液體積聚或脂肪沉積,進而導致止鼾牙套和連續性正壓呼吸器治療成功率有所變化。
總之,止鼾牙套和連續性正壓呼吸器均是長期治療睡眠呼吸中止症的有效方法,應根據患者的個體情況選擇最適合的治療方案,隨著技術的進步和對睡眠呼吸中止症病理生理學理解的深入,未來有望出現更多針對性更強、效果更佳的治療方法。
參考資料:
1. Uniken Venema, J. A., Doff, M. H., Joffe-Sokolova, D., Wijkstra, P. J., van der Hoeven, J. H., Stegenga, B., & Hoekema, A. (2020). Long-term obstructive sleep apnea therapy: a 10-year follow-up of mandibular advancement device and continuous positive airway pressure. Journal of Clinical Sleep Medicine, 16(3), 353-359.
2. Adult Obstructive Sleep Apnea Task Force of the American Academy of Sleep Medicine. (2009). Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. Journal of clinical sleep medicine, 5(3), 263-276.
3.Aarab, G., Lobbezoo, F., Heymans, M. W., Hamburger, H. L., & Naeije, M. (2011). Long-term follow-up of a randomized controlled trial of oral appliance therapy in obstructive sleep apnea. Respiration, 82(2), 162-168.
4. Richard, W., Venker, J., den Herder, C., Kox, D., van den Berg, B., Laman, M., ... & de Vries, N. (2007). Acceptance and long-term compliance of nCPAP in obstructive sleep apnea. European Archives of Oto-rhino-laryngology, 264, 1081-1086.
 與我聯繫
與我聯繫 FB客服
FB客服 LINE客服
LINE客服